Liste des services offerts
Examen dentaire complet
Notre service de dentisterie familiale nous permet de répondre aux besoins spécifiques de tous les membres de la famille, du plus petit, au plus âgé! Le dépistage précoce des problèmes et la prise en charge rapide contribuent au maintien de leur santé buccodentaire pour la vie.
Nos trois (3) grands objectifs en dentisterie familiale
1 | Offrir des soins dentaires adaptés aux besoins de toute la famille. Cela commence avec les tous petits…
Nous accordons une grande importance aux soins donnés aux enfants. L’ambiance est toujours détendue et amusante afin d’établir un climat de confiance. Nous voulons que chaque visite soit une expérience positive.
Notre priorité est d’assurer la croissance normale des dents primaires, car elles jouent un rôle déterminant dans la mastication, le développement du langage et l’apparition des dents permanentes. La première visite a lieu à partir de l’âge de 2 ans, mais peut être faite plus tôt si nécessaire.
Les soins buccodentaires essentiels:
- Vérifier l’état des dents;
- Vérifier la position des dents et de la langue lors de la déglutition;
- Dépister les problèmes d’élocution et de mastication;
- Détecter et traiter précocement les caries;
- Répondre aux inquiétudes des parents à propos de toute tache sur les dents, inconfort, blessure ou enflure aux gencives.
Le suivi de la croissance des dents:
- Vérifier l’évolution de la croissance des mâchoires;
- S’assurer d’une croissance adéquate des dents primaires en termes de séquence d’apparition et d’alignement.
2 | Offrir une approche préventive en orthodontie
L’approche préventive en orthodontie a pour but de détecter précocement les problèmes et d’appliquer les solutions sans tarder. Ceci empêche l’apparition de complications pouvant nécessiter des extractions, chirurgies ou traitements plus importants plus tard. Pendant que les dents primaires sont toujours présentes et que la croissance n’est pas terminée, il est possible de détecter les problèmes squelettiques de la bouche. Lorsque nécessaire, une première étape de traitement orthodontique peut débuter.
L’expansion du palais effectuée en bas âge redonne plus de largeur à la mâchoire supérieure. Ceci a pour effet de permettre un meilleur alignement des dents permanentes et de créer une meilleure occlusion.
3 | Offrir un volet éducatif
Il est également important pour nous d’avoir une approche éducative. Nous aidons les enfants dans leurs apprentissages et supportons leurs parents afin qu’ils soient à l’aise dans leur rôle d’accompagnement aux soins dentaires. De même, nous suggérons des solutions pour faire accepter le brossage ou pour aider les petits à mettre leur appareil orthodontique.
Les mesures préventives et conseils ont pour but de:
- Développer de saines habitudes alimentaires;
- Adopter de bonnes pratiques d’hygiène buccodentaire et une bonne technique de brossage;
- Encourager les visites périodiques chez le dentiste;
- Faire comprendre l’importance des nettoyages réguliers faits par l’hygiéniste dentaire;
- Offrir des traitements préventifs, comme la pose de scellants dentaires qui offre une protection contre la carie.
Notre mission est d’aider les enfants à garder une bouche saine, mais aussi de devenir des adultes conscientisés, responsables et autonomes face à leur santé buccale.
Technologies
Les technologies sont de précieux alliés pour votre santé buccale. Voici quelques-uns des instruments de pointe que vous trouverez à la Clinique dentaire Dre Susan Biner. Ceux-ci facilitent le dépistage rapide des maladies, l’établissement d’un diagnostic précis et l’efficacité des traitements, améliorant directement la santé buccale des patients.
TRIOS®
Le scanneur intraoral TRIOS® procure une prise d’empreinte optique rapide et confortable en plus de permettre la conception et la fabrication de restaurations assistées par ordinateur.
Non seulement cette technologie génère des images en couleur haute-résolution, elle produit également des restaurations de céramique ultra-précises.
Couronne
Elle permet de réparer et renforcer une dent très abimée, fortement cariée ou qui a subi un traitement de canal. Elle recouvre complètement la dent, ce qui lui redonne son esthétique, sa fonction et sa solidité initiale.
Facette
C’est une fine coquille en céramique, collée sur la surface avant de la dent, qui sert à corriger un défaut mineur esthétique. Elle est solide et reproduit à la perfection l’apparence d’une dent naturelle.
Incrustation
C’est un bloc de céramique taillé sur mesure et inséré dans une dent à la place d’une ancienne restauration brisée. On l’utilise aussi pour réparer une carie importante qui risque d’affaiblir la dent. L’incrustation répare solidement la dent et lui offre une plus grande résistance.
Avantages
La vitesse de numérisation et la qualité des images rendent la procédure beaucoup plus confortable. Les diagnostics se précisent davantage et les protocoles de soins plus pointus limitent le temps passé à la chaise. L’expérience du patient se voit donc grandement améliorée. Cette technologie novatrice produit des restaurations de haute précision, qui ne requièrent que peu, ou pas du tout d’ajustement. Vous obtiendrez ainsi une restauration fonctionnelle, solide, durable et d’apparence naturelle dans le temps de le dire!
CariVu®
CariVu® est un petit appareil compact et portatif qui permet de détecter la carie. L’outil vient se positionner de chaque côté de la dent et lui envoie une lumière infrarouge à très courte distance qui l’illumine complètement. Les images précises se lisent comme une radiographie. L’émail devient transparent, mais toute lésion carieuse reste sombre. En voyant à travers la dent, le dentiste peut facilement détecter les anomalies et les caries à un stade très précoce.
Elle peut fournir une deuxième opinion à la radiographie afin de confirmer un diagnostic et faciliter la prise de décision quant au traitement à effectuer.
DIAGNOdent®
L’appareil DIAGNOdent® est un outil de diagnostic qui vient prêter main forte aux autres méthodes traditionnelles (examen visuel, radiographie, explorateur (crochet du dentiste). Cet appareil utilise un laser à fluorescence qui décèle de façon très précoce un début de carie. Il peut voir ce qui est encore trop petit pour être vu par les autres méthodes. Il mesure le degré de déminéralisation de la dent, révélant l’activité bactérienne.
Son petit format lui permet d’accéder aux zones difficiles à rejoindre, jusqu’au fond de l’arcade dentaire. Son utilisation est rapide, sécuritaire et indolore. Prise à un stade précoce, la carie ne nécessite qu’une restauration mineure. Ceci a l’avantage de s’effectuer sans anesthésie et d’être plus durable.
VELscope®
La technologie VELscope® est un système révolutionnaire qui permet la détection précoce du cancer buccal. Comme 80 à 90% des cancers de la bouche peuvent être guéris s’ils sont détectés et soignés rapidement, le VELscope® se révèle un outil particulièrement précieux.
Cet appareil aide le dentiste à examiner la muqueuse à l’intérieur de la bouche en allant à la recherche de lésions anormales et de cellules précancéreuses. Léger et portatif, il projette une lumière bleue fluorescente. Les cellules saines font réfléchir la lumière, tandis qu’une masse sombre révèle la présence d’un tissu anormal ou d’un cancer. Quelques minutes suffisent pour effectuer un tel examen.
Radiographie numérique
La radiographie numérique permet d’observer les dents, les gencives et les os qui composent la cavité buccale. Générant considérablement moins de radiations que les clichés argentiques traditionnels (qui en émettent que très peu), cet appareil est sécuritaire et confortable. Sa polyvalence permet de prendre diverses photos, dont la panoramique (Panorex), la radiographie interproximale et le céphalogramme.
La précision des clichés qu’il produit en fait un outil diagnostique indispensable afin de déceler plus facilement les anomalies buccales à un stade précoce. Comme les images sont numérisées, elles sont aisément transmises à un autre professionnel de la santé et sont archivées au dossier électronique du patient pour référence future.
Appareil pour traiter l’Apnée Obstructive du Sommeil (A.O.S.) et ronflement
L’apnée du sommeil est une pathologie souvent méconnue et pourtant très fréquente. C’est un trouble du sommeil qui interrompt la respiration. La plupart des gens ignorent qu’elles souffrent d'AOS (apnée obstructive du sommeil) et en conséquence ne sont pas traitées.
À la Clinique dentaire Dre Susan Biner, nous pouvons fabriquer des appareils dentaires d’avancement mandibulaire pour contrôler l’apnée du sommeil ou le ronflement.
Pour faire ces appareils, il faut une formation approfondie en médecine du sommeil. Dre Biner est graduée de l’AADSM (American Academy of Dental Sleep Medecine) avec un Mastery 1, 2 et 3.
Blanchiment dentaire
Les différentes manières de blanchir les dents
- Blanchiment des dents à la maison à l’aide de gouttières bien adaptées.
- Blanchiment à la chaise du dentiste.
- Utilisation de produits de blanchiment en vente libre.
 Les produits utilisés pour le blanchiment des dents, qu’il s’agisse de produits offerts en vente libre ou des soins professionnels offerts en clinique, utilisent le peroxyde d’hydrogène. Cet ingrédient permet effectivement de déloger les taches tenaces de la surface des dents.
Les produits utilisés pour le blanchiment des dents, qu’il s’agisse de produits offerts en vente libre ou des soins professionnels offerts en clinique, utilisent le peroxyde d’hydrogène. Cet ingrédient permet effectivement de déloger les taches tenaces de la surface des dents.
Il faut cependant souligner que la concentration de produit blanchissant, et donc la qualité des résultats, varie grandement en fonction de la nature du traitement. En effet, les produits offerts en vente libre contiennent une concentration minime de peroxyde, alors que les produits professionnels utilisés lors des traitements offerts par le dentiste ont une concentration beaucoup plus élevée.
Les contre-indications
- Femmes enceinte ou qui allaite.
- Personne atteinte de la maladie de Crohn (colite ulcéreuse).
- Personne ayant des brûlures d’estomac chroniques.
- Personne donc le système immunitaire est affaibli par le cancer, le SIDA, une maladie auto-immune, etc.
- Personne ayant des problèmes importants au niveau de l’articulation temporo-mandibulaire (ATM) ou faisant du bruxisme.
- Personne qui porte des broches.
- Caries et maladie de gencive.
Il est important que le blanchiment des dents se fasse sous la supervision de votre dentiste. C’est en faisant un examen dentaire que le dentiste parvient à diagnostiquer la cause de la coloration, à estimer la durée du traitement et quelles seront les chances de succès. Quant au résultat final, il demeure difficile à prédire et aucune garantie ne peut être donnée.
Les effets secondaires possibles
- Hypersensibilité des dents | Cette sensibilité est habituellement transitoire et disparaît lors de l’arrêt du traitement. Si cette sensibilité survient en cours de traitement, arrêtez le traitement et consultez votre dentiste. Ce dernier pourra vous prescrire une pâte dentifrice désensibilisante que vous pourrez placer dans votre gouttière durant 30 minutes pendant quelques jours afin d’éliminer la sensibilité.
- Irritation des gencives | Une sensibilité aux gencives peut être le résultat d’une gouttière mal adaptée ou il se peut également que vous placiez trop de gel à l’intérieur de la gouttière et que le débordement du produit irrite votre gencive au point de développer de petits ulcères. Dans l’un ou l’autre des cas, il faut arrêter le traitement et consultez votre dentiste.
- Irritation de la gorge | Une trop grande quantité de gel peut causer un débordement du produit. Cette irritation est de courte durée, en autant que vous êtes averti qu’il faut cracher et non avaler les excès de gel.
- Inconfort au niveau de l’articulation | Cette sensation survient surtout au moment où vous portez la gouttière car vos dents ne ferment plus exactement ensemble.
Combien de temps les dents demeurent-elles blanches après un traitement?
Cela varie beaucoup d’un patient à l’autre et selon les habitudes de chacun. Pour la plupart des gens l’effet persiste pour une période deux à cinq années. C’est pour cela que nous recommandons un traitement de quelques jours 1 fois par an pour maintenir la blancheur souhaitée, À VIE.
VOIR BLANCHIMENT À VIE – Offert à tous nos patients réguliers.
 Blanchiment des dents à la maison à l’aide de gouttières bien adaptées
Blanchiment des dents à la maison à l’aide de gouttières bien adaptées
Le blanchiment des dents à domicile est une solution à faire soi-même, offerte à un coût moindre que le blanchiment des dents à la chaise. Ce qui est avantageux et apprécié des patients, ce qu’il est possible de faire le traitement dans le confort du domicile, au moment choisi par le patient.
La plupart des patients remarquent une différence en 10 à 14 jours, et les résultats complets apparaissent à la fin de la période de traitement. Ce type de traitement se base sur l’utilisation de gouttières personnalisées, fabriquées à partir d’empreintes de la dentition. Cela procure une application uniforme du produit lors du traitement.
La procédure
- Lors d’un premier rendez-vous, on prend les empreintes pour que les gouttières soient fabriquées en laboratoire.
- Lors d’une seconde visite, les gouttières sont remises au patient et il reçoit les instructions de l’équipe dentaire.
- Au moment choisi, le patient applique la bonne quantité de gel dans ses gouttières et place celle-ci sur ses dents. Elles doivent y rester pour une période prédéterminée.
- La dernière étape est répétée chaque jour, pour la durée totale du traitement.
- Un rendez-vous est prévu à la fin du traitement afin d’évaluer les résultats.
Les recommandations d’usage à respecter lors du blanchiment à la maison
- Ne pas fumer lors de l’utilisation du produit de blanchiment.
- Ne pas manger, ni boire avec les gouttières en bouche.
- Bien nettoyer et ranger les gouttières.
- Garder le produit de blanchiment loin de la chaleur. Les seringues qui ne sont pas utilisées peuvent être placées au réfrigérateur.
- Éviter de boire des boissons gazeuses, jus de raisins, vin rouge, thé ou café afin d’éviter de tacher les dents.
- Pour avoir les meilleurs résultats, ne pas sauter de journée.
- Faire 10 à 14 applications.
 La procédure d'application
La procédure d'application
1 — Bien brosser ses dents et passer la soie dentaire avant de procéder au traitement.
2 — Appliquez une mince couche de gel le long de la base frontale des gouttières.
3 — Insérez les gouttières en bouche et assoyez-les fermement.
4 — Essuyez l’excès avec votre doigt.
5 — Gardez en bouche 30 min. le jour ou toute la nuit (dépendant du traitement choisit). Lorsque le traitement est terminé, rincez ou brossez vos dents et les gouttières.
Blanchiment à la chaise
Le blanchiment à la chaise est la méthode de blanchiment des dents la plus rapide qui existe actuellement. Comme ses résultats sont immédiats, cette procédure est idéale pour les personnes qui souhaitent améliorer leur apparence très rapidement pour une occasion spéciale par exemple : un mariage, une conférence, une entrevue télévisée, etc.
 La procédure
La procédure
Le blanchiment en cabinet étant effectué par un professionnel dentaire qualifié, il s’agit également d’une procédure sûre et fiable. Les dentistes ne proposent pas de blanchiment aux patients qui ne passent pas un examen de santé buccodentaire en amont. En effet, un tel examen est toujours nécessaire afin de déterminer la cause du jaunissement des dents, de même que la faisabilité d’un traitement de blanchiment.
De façon générale, le blanchiment à la chaise se produit comme suit :
1 — On protège les gencives et les tissus mous de la bouche afin d’empêcher le produit blanchissant d’entrer en contact avec eux.
2 — Le gel blanchissant est appliqué uniformément sur les dents.
3 — On active le gel avec une lumière spéciale, qui permet de blanchir le sourire en éliminant les taches.
On peut répéter les dernières étapes à quelques reprises, jusqu’à obtenir le sourire éclatant qui est souhaité. Tout le processus prend en général entre 60 et 90 minutes pour une bouche complète. Dans certains cas, deux rendez-vous peuvent être nécessaires pour obtenir la blancheur souhaitée.
Une fois le traitement terminé, vous verrez immédiatement la différence!
Les résultats
La technique de blanchiment des dents à la chaise est très efficace et peut réaliser une décoloration jusqu'à huit (8) teintes supérieur. Après votre traitement, vous aurez les dents considérablement plus blanches. Cependant, le degré du blanchiment dépend de la couleur de départ et du type de dents que vous avez.
En règle générale, les personnes ayant des dents de couleur jaune obtiendront de meilleurs résultats que celles qui ont les dents blanches, brunes ou grises. Vous pouvez vous attendre à ce que les résultats durent entre 12 mois et trois (3) mois. Votre alimentation, les médicaments que vous consommez et le tabagisme ont une influence sur ce délai.
Le coût
Nous avons souvent des promotions pour ce type de blanchiment. Consultez fréquemment notre site pour obtenir les meilleurs rabais. Notre prix pour le blanchiment à la chaise comprend toujours un ensemble de blanchiment à emporter avec vos propres gouttières sur mesures, il vous permettra de conserver longtemps votre beau sourire blanc.
Scellants dentaires
Les scellants dentaires sont une mesure préventive. Ils peuvent éviter la formation de la carie dans les sillons des dents prémolaires et molaires permanentes.
Qu’on entend-on par puits et fissures?
Les puits et fissures sont des sillons profonds, des crevasses ou des cavités naturelles que l’on retrouve surtout sur la surface masticatoire des molaires permanentes. La brosse à dents peut difficilement enlever les bactéries et les débris alimentaires qui s’y logent. Selon les études, les fluorures s’avèrent aussi inefficaces dans ce cas. C’est pourquoi un nombre élevé de caries dentaires est attribuable aux puits et fissures.
Environ 80% des caries se retrouvent sur les dents qui ont des sillons profonds puisqu’elles sont plus difficiles à nettoyer avec la brosse à dents.
Les scellants dentaires sont fortement recommandés chez les enfants, les adolescents et même les adultes. Il n’y a pas d’âge pour protéger ses dents contre la carie. (Surtout lorsque les molaires et prémolaires comportent des sillons profonds) Notre alimentation très acide et les quantités de sucres ajouter nous mettent tous en danger de caries. Les boissons sucrées, le café, les boissons alcoolisées et les nombreuses collations sont les pires pour les dents. Le manque de salives avec les nombreux médicaments qu’on prend, le déchaussement des racines qui arrivent avec l’âge et les techniques d’hygiènes non optimal sont des situations à risque élevé de carie.
Les sillons sont, la plupart du temps, très fins, au point tel, que les poils de la brosse à dents ne peuvent vous débarrasser de tous les résidus alimentaires après le repas. Pour contrer cet inconvénient, le professionnel dentaire applique du scellant, qui remplit les sillons et permet d’aplanir la surface occlusale et d’empêcher les fines particules de s’infiltrer à l’intérieur de la dent.
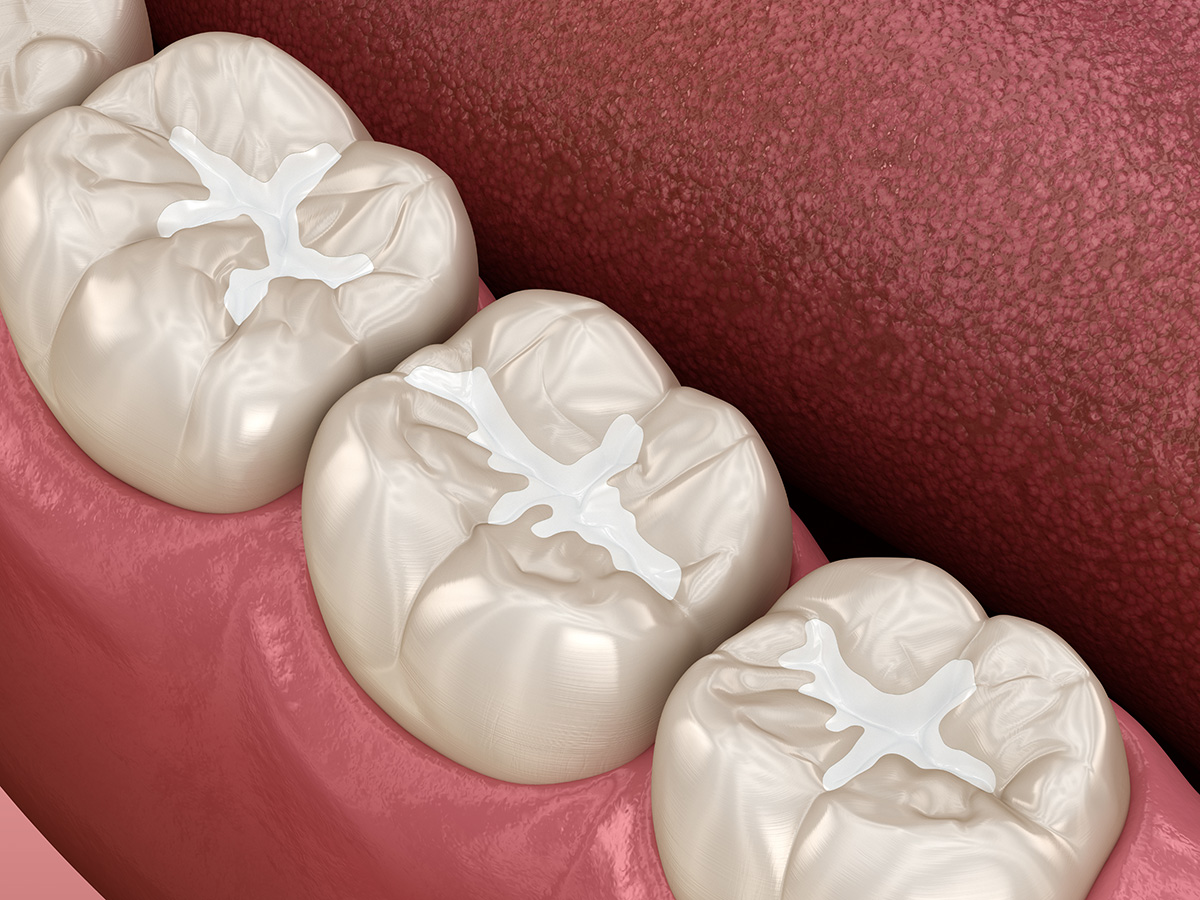
Avantages des scellants dentaires
- Le scellant dentaire est une option esthétique, de couleur blanche et pratiquement invisible en bouche ;
- Une fois installé, le scellant dure plusieurs années (entre 3 et 10 ans) ;
- Cette procédure est très simple, rapide et économique ;
- Aucune anesthésie locale n’est nécessaire ;
- Il s’agit d’une technique 100 % indolore.
- Économiques | L’application de scellant représente en moyenne la moitié ou le tiers des frais liés à la réalisation d’une obturation visant à traiter une carie.
Quelles sont les principales étapes pour appliquer efficacement du scellant de puits et fissures dentaires?
Généralement conçu à base de résine et de ciment de verre ionomère, le scellant dentaire s’installe très rapidement. Il ne suffit que d’un seul rendez-vous pour en bénéficier. Par la suite, le brossage de dents devient nettement plus simple puisque la surface sera plus plane.
Il faut procéder à quelques étapes pour appliquer les scellants dentaires. Néanmoins, celles-ci sont simples, sans douleur et sans danger pour le patient.
- Le dentiste procède d’abord à un examen minutieux des dents et de la condition du patient, et ce, afin de déterminer la pertinence d’appliquer des scellants dentaires ;
- Les dents qui recevront les scellants sont nettoyées. On y applique ensuite une solution qui va favoriser l’adhérence des scellants sur les dents ;
- Les dents sont alors rincées et séchées ;
- On applique les scellants sur les dents à traiter, puis on les expose à une lumière spéciale qui va permettre au matériau de se solidifier.
Une fois ces étapes finalisées, vous pourrez compter sur une barrière protectrice sans pareille pour votre santé buccodentaire. Bien entendu, des visites de suivi peuvent être effectuées et de bonnes habitudes de brossage sont également de mise.
Agir rapidement pour augmenter l’efficacité du traitement
Il est toujours plus facile de prévenir la carie dentaire lorsque les molaires d’adulte sont en pleine éruption. Une fois qu’elles sont complètement sorties, le dentiste est en mesure de déceler les puits et fissures lors d’un examen de routine. S’il y a beaucoup de plaque dentaire, il devient particulièrement important de consulter avant que l’accumulation ne vienne carier sa dent.
Agir entre 6 et 14 ans, au fur et à mesure que les dents d’adulte se développent, est la meilleure manière de prévenir de tels désagréments. Cependant, lorsque le dentiste le juge nécessaire, le scellant dentaire peut aussi être utilisé chez les adultes à risque de développer des caries.
Pour conclure, bien que le scellant dentaire soit une option pour améliorer la santé dentaire de votre enfant, il est important de garder en tête que son application ne remplace pas les visites chez le dentiste sur une base régulière.
Consulter un professionnel de la santé dentaire vous permet de sourire à pleines dents, sans aucune carie ni problème d’occlusion. Esthétique, simple, indolore et peu coûteux, le scellant de puits et de fissures dentaires est la manière la plus facile de protéger vos dents ou celles de votre enfant.
Carie
Qu’est-ce qu’une carie?
C’est une maladie affectant les tissus durs de la dent. Elle forme une cavité qui attaque tout d’abord l’émail situé en surface, puis progresse vers l’intérieur, atteignant la dentine, puis la pulpe où se trouvent le nerf et les vaisseaux sanguins. La carie dentaire ne peut se guérir par elle-même, l’intervention du dentiste est nécessaire pour pouvoir l’enrayer.
Comment la carie se développe-t-elle?
Les bactéries en sont la cause. Elles se nourrissent des débris alimentaires collés sur les dents, puis prolifèrent et s’agglutinent pour former la plaque dentaire. Si aucun brossage n’est fait après le repas, ce film collant transparent s’épaissit graduellement et forme un dépôt dur appelé tartre, que seul un professionnel peut retirer. En digérant les sucres, les bactéries produisent un acide qui déminéralise l’émail des dents et provoque la carie.
Le tableau ci-dessous est un guide pour évaluer les facteurs de risque de caries dentaires chez un patient.
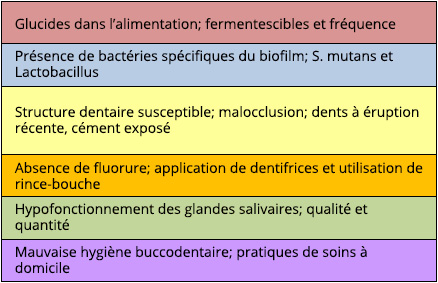
Notre salive possède des propriétés protectrices pour l’émail :
- Elle aide à neutraliser l’acidité dans la bouche ;
- Elle remplace une partie des minéraux perdus ;
- Elle lave une partie des bactéries présentes, freinant l’apparition de la plaque.
Malheureusement, son pouvoir est limité, si bien que lorsque la consommation d’aliments sucrés est trop fréquente, ou que des prises alimentaires ont lieu entre les repas, les dents subissent les attaques d’un grand volume de bactéries, permettant la progression rapide de la plaque et du tartre. L’acidité est ainsi en contact permanent avec la dent ce qui provoque l’apparition de la carie.
Astuces pour stimuler la production salivaire :
- Manger un fruit ;
- Rincer la bouche avec de l’eau ;
- Mâcher de la gomme sans sucre avec xylitol (substitut de sucre aux propriétés antibactériennes).
Quels sont les facteurs favorisant le développement de la carie ?
1 | Les mauvaises habitudes alimentaires
Les bactéries raffolent des aliments sucrés. Malheureusement, l’acide produit par la dégradation du sucre déminéralise l’émail rapidement, si bien qu’une alimentation riche en sucres est très nocive pour les dents. Voici quelques exemples d’aliments à surveiller :
- Les bonbons, friandises et gommes à mâcher sucrées ;
- Les jus de fruits, smoothies et cafés aromatisés ;
- Le pain, les pâtes, les céréales et les aliments préparés.
Les effets destructeurs des boissons gazeuses, des jus et des boissons énergisantes sont l’une des principales causes des caries de la petite enfance ainsi que des caries chez les enfants et les adolescents, en particulier chez la population à faible revenu et les minorités ethniques. Une boisson gazeuse de 355 mL (12 onces) contient 10 cuillères à café de sucre ainsi que des acides. Les boissons gazeuses et les boissons énergisantes diète contiennent de l’acide citrique et de l’acide phosphorique, deux substances qui peuvent directement entraîner une déminéralisation des dents. Se rincer la bouche avec de l’eau, boire avec une paille, mâcher de la gomme contenant du xylitol et consommer les boissons pouvant causer des caries tout en mangeant peuvent aider à réduire les effets négatifs des glucides fermentescibles liquides.
Pour la même raison, les aliments acides sont à consommer avec modération :
- Les agrumes et les petits fruits ;
- Le vin et les boissons gazeuses.
Il faut aussi se méfier des aliments collants (fruits secs, caramels, jujubes…) qui restent pris longtemps sur les dents et sont difficiles à déloger.

2 | Une hygiène bucco-dentaire inadéquate
Une mauvaise hygiène bucco-dentaire est habituellement à l’origine de la carie. Pour être efficace, la routine devrait contenir les éléments suivants :
- Brosser les dents au moins deux fois par jour, pendant deux minutes ;
- Utiliser la soie dentaire avant le coucher pour déloger les résidus alimentaires restés dans les espaces interdentaires ;
- Choisir un dentifrice au fluor ;
- Consultez votre dentiste chaque année afin d’obtenir un examen complet et obtenir un détartrage professionnel.
3 | Des zones difficiles à nettoyer sur les dents
Certaines zones difficiles à rejoindre lors du brossage, risquent davantage de se carier et devraient faire l’objet d’une attention particulière :
- Les puits et les sillons sur la surface des dents ;
- Les espaces interdentaires ;
- La ligne gingivale ;
- Les surfaces dentaires cachées par un chevauchement ou un mauvais alignement.
L’importance du dépistage précoce
L’idéal est de traiter la carie dès son apparition. Au premier stade, seul l’émail est atteint et la dent n’est pas douloureuse. La réparation est mineure.
Au deuxième stade, la carie continue de progresser et atteint la dentine, qui est la partie plus molle de la dent. Une sensibilité thermique apparaît, mais la dent n’est habituellement pas très douloureuse. La réparation est encore relativement mineure.
Éventuellement, une carie non-traitée atteindra ensuite la pulpe, située au centre de la dent, occasionnant de vives douleurs. Le traitement de canal est alors inévitable et une extraction peut être nécessaire. À ce stade avancé, l’infection cause parfois des abcès, qui s’accompagnent de douleurs aigües et lancinantes.
Puisque la carie évolue rapidement, le dépistage précoce par un dentiste est avantageux.
Prévention de la carie
« Il y a beaucoup d’avantages à identifier les patients à haut risque de carie avant que la carie s’installe. »
— Institut National de la Santé (INS)
Beaucoup de nos patients expriment leur inquiétude d’avoir des caries. La carie dentaire demeure la maladie de la petite enfance la plus commune. Mais, le fluorure n’est pas réservé qu’aux enfants. Il est nécessaire d’absorber du fluor en quantité suffisante tous les jours, quel que soit notre âge, certains adultes présentent des risques plus élevés, et devraient le consommer à plus forte dose.
« Pour éviter les caries, il est important d’absorber du fluor en quantité suffisante. »
— Association Dentaire Canadienne (ADC)
Voici quelques recommandations pour vous :
- Visiter le dentiste régulièrement et faire un détartrage professionnel ;
- Maintenir une bonne hygiène bucco-dentaire ;
- Renforcer l’émail avec un dentifrice fluoré ;
- Traitement avec un vernis fluoré pour recalcifier l’émail aux 6 à 12 mois selon votre risque à la carie ;
- Mettre des scellants dentaires sur les dents à niveau élevé de carie;
- Avoir une alimentation équilibrée et limiter la consommation de sucre et d’aliments acides.
Vous devez mettre toutes les chances de votre côté pour éviter la carie et garder vos dents saines, pour la vie !
Détection préventive de la carie | DIAGNODent®
La carie est une maladie infectieuse qui attaque les tissus durs de la dent. La cavité se forme tout d’abord sur la couche externe de la dent appelée émail, puis progresse vers le centre de la dent, affectant la dentine, puis la pulpe, où se trouvent le nerf et les vaisseaux sanguins.
Ce sont les bactéries présentes dans la plaque dentaire qui causent les caries.
L’examen dentaire
C’est lors de l’examen dentaire que les caries sont habituellement détectées. Le dentiste utilise toutes les méthodes à sa disposition pour vérifier l’état des dents et procéder au dépistage.
Les méthodes traditionnelles pour détecter la carie sont les suivantes :
- L’examen visuel avec ou sans loupe;
- L’explorateur (ou le crochet du dentiste);
- Les radiographies.
Malheureusement, ces méthodes n’arrivent pas à détecter toutes les caries. Dans le meilleur des cas, l’utilisation conjointe de toutes ces stratégies ne permettent que de détecter 49% des cas. Malgré toute sa bonne volonté et ses compétences, le dentiste sait donc qu’environ la moitié des caries dentaires passeront inaperçues lors de son examen dentaire.
Comment expliquer un si faible taux de succès?
Les puits et les sillons des dents sont parfois très étroits et l’explorateur n’arrive pas s’y introduire correctement pour détecter la présence d’une carie. Dans d’autres cas, des caries se forment sous la surface et sont donc difficilement détectables. De plus, lorsqu’elles sont à un stade précoce, les caries sont très petites ce qui les rend difficiles à repérer.
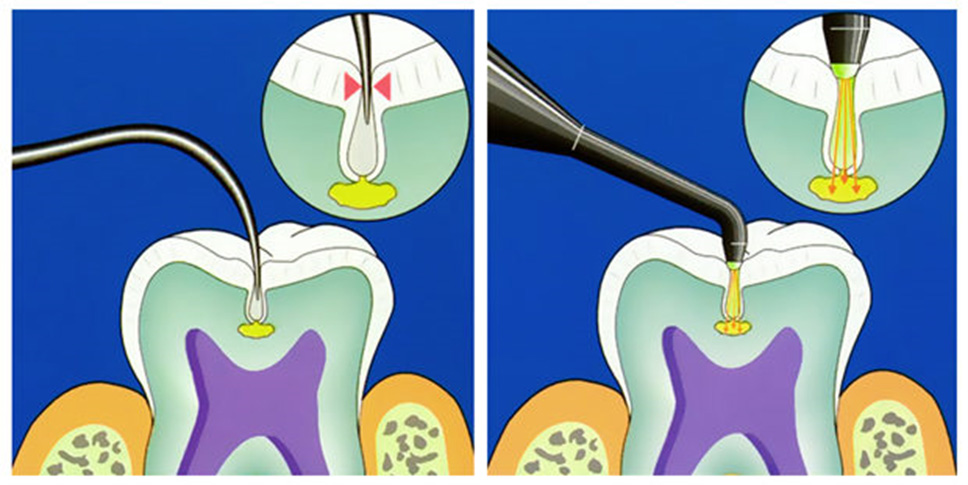
DIAGNODent® | La solution pour un diagnostic d’une précision exceptionnelle
DIAGNOdent® est une technologie de pointe qui révolutionne littéralement le travail du dentiste pour la détection de la carie dentaire. Son taux de succès est nettement plus grand, puisqu’elle permet de dépister pas moins de 90% des caries!
L’appareil DIAGNOdent® utilise un laser à fluorescence. Le faisceau lumineux mesure le degré de déminéralisation de la dent, et la présence d’activité bactérienne. C’est un outil de diagnostic de grande précision qui a l’avantage de transmettre l’information instantanément au dentiste. La présence d’une anomalie est indiquée par des signaux sonores et visuels, qui sont perceptibles autant par le dentiste que par le patient.
L’utilisation de l’appareil DIAGNOdent® est parfaitement sécuritaire et indolore, puisqu’aucun contact avec les dents n’est nécessaire. Le rayon laser arrive à voir ce qui est trop petit pour être vu par les méthodes traditionnelles. L’appareil étant aussi petit qu’un crayon, il rejoint facilement les endroits plus difficiles d’accès, tels que les puits ou les fissures des molaires. La bouche peut ainsi être inspectée en profondeur.
Les avantages de la détection au Laser :
- Simple d’utilisation et confortable pour le patient;
- Sécuritaire et indolore;
- Précis et rapide.
L’importance d’un dépistage précoce
Puisque la carie peut évoluer rapidement, l’idéal est de la détecter le plus précocement possible. Une carie qui en est à son premier stade est facile à traiter. D’ailleurs, les restaurations mineures ont l’avantage d’être beaucoup plus durables et de s’effectuer sans anesthésie. Mieux vaut donc intervenir le plus tôt possible, car une carie sévère provoque habituellement de vives douleurs et nécessite un traitement de canal, qui est une procédure beaucoup plus complexe. Dans les cas plus graves, la perte de la dent est même possible.

La technologie DIAGNOdent® et sa capacité de fournir un diagnostic précis est donc un outil formidable qui facilite grandement le travail du dentiste. Toutefois, bien qu’elle soit très performante, cette technologie ne remplace pas les méthodes de diagnostic traditionnelles. Les dentistes l’utilisent de façon complémentaire, afin d’obtenir une détection plus précoce et précise de la carie. Ceci permet donc une intervention rapide, augmentant les chances de garder les dents saines plus longtemps.
Traitement de canal | Endodontie
Une infection qui atteint le nerf d’une dent nécessite un traitement endodontique, ou traitement de canal. Les dentistes de la Clinique dentaire Dre Susan Biner vous permettent, par cette solution, de conserver votre dent naturelle au lieu de l’extraire et de préserver l’alignement de vos autres dents. Pour compléter la procédure, nos professionnels de la santé buccodentaire recommandent la confection d’une couronne afin de protéger la dent fragilisée par le traitement de canal et éviter toute fracture.
Qu’est-ce qu’un traitement de canal?
Il s’agit d’un traitement dentaire efficace qui permet d’éviter la perte des dents naturelles et prévient ainsi la nécessité d’avoir recours aux implants ou aux prothèses. Son taux de succès demeure très élevé.
Pourquoi un traitement de canal?
- Atteinte de la pulpe dentaire (nerf) par la carie.
- Fracture ou fêlure dentaire qui s’étend jusqu’à la pulpe.
- Traumatisme (coup, stress , etc) ayant causé une nécrose pulpaire.
- Si le pronostic de survie de la dent devant être couronnée est pauvre.
- Pulpite irréversible (inflammation de la pulpe, vive douleur).
Lorsqu’une lésion d’origine endodontique est visible sur la racine de la dent.
La pulpe dentaire est la partie de la dent qui contient les nerfs et les vaisseaux sanguins. Lorsque celle-ci s’infecte, est irritée ou endommagée, certains signes apparaissent.
Les symptômes indiquant qu’il y a présence d’atteinte pulpaire sont:
- Sensibilité exagérée au froid et au chaud
- Décoloration de la dent
- Enflure
- Douleur à la gencive
De plus, même si aucun symptôme n’est présent ou que le pronostic de survie pulpaire est réservé, un traitement de canal pourrait s’avérer nécessaire, simplement pour augmenter le taux de succès des traitements de restauration à venir.
Le traitement de canal
Le traitement de canal consiste à dévitaliser la dent en retirant la pulpe dentaire et à désinfecter les canaux pour permettre l’insertion du matériel endodontique obturateur jusqu’au bout de ceux-ci.
La procédure
- La procédure commence par une radiographie afin de bien visualiser la forme et la longueur des canaux à traiter. Le traitement se fait ensuite sous anesthésie locale.
- Procéder à l’ouverture dans la dent pour accéder aux racines( Le champ opératoire: (isoler la dent à l’aide d’une digue pour empêcher les bactéries contenues dans votre salive d’entrer en contact avec la dent et prévenir l’ingestion d’instruments utilisés durant le traitement).
- Retrait complet de la pulpe infectée
- Nettoyage des canaux afin d’éliminer complètement les bactéries en présence
- Obturation hermétique de la cavité et des canaux avec un matériau étanche, afin qu’aucune bactérie ne puisse s’y infiltrer à nouveau
- Fermeture de la cavité d’accès à l’aide d’une restauration finale le plus tôt que possible.
- La restauration finale protège et redonne une fonction normale à la dent. Il pourra s’agir d’une couronne ou selon le cas, d’un autre type de restauration.
La dent est ainsi dévitalisée, mais le traitement de canal a permis de la sauver.
Autres points très importants
Les dents ayant un traitement de canal ne sont pas à l’abri de la carie ou d’une maladie de gencive. Même morte, elles demeureront sensibles à l’érosion, l’attrition, l’abrasion, l’abfraction et à la carie.
Si vous conservez une bonne hygiène dentaire et consultez votre dentiste régulièrement, votre dent pourrait durer aussi longtemps que vos autres dents.
Une dent ayant eu un traitement de canal devient friable, donc plus fragile, ce qui augmente les risques de fracture dentaire. Dans la majorité des cas, il est conseillé de restaurer une telle dent par une couronne.
Le traitement de canal peut nécessiter 1 ou 2 visites. Après le traitement, il est possible que votre dent reste sensible pendant quelque temps. Si vous ressentez une douleur intense ou une enflure, ce qui n’est pas courant, consultez nous le plus tôt possible.
La plupart du temps, une dent ayant eu un traitement de canal peut être sauvé, mais il arrive que toutes les tentatives échouent et qu’il n’y ait d’autre choix que d’extraire la dent.
Pourquoi tient-on à éviter l’extraction de la dent?
Le traitement de canal permet de sauver la dent naturelle. Lorsque c’est possible de le faire, maintenir la dentition en place est l’option recommandée par les dentistes. Une dent dévitalisée peut encore jouer son rôle masticatoire en plus de garder l’équilibre et la stabilité de la dentition. La dent naturelle assure également la santé de l’os de la mâchoire. Elle stimule les tissus et les muscles de la bouche et fortifie la structure osseuse. Maintenir la dent évite la perte de masse osseuse.
Bien que le traitement endodontique soit une procédure relativement courante, il est préférable de faire de son mieux pour l’éviter! Il ne faut pas négliger de s’occuper d’une carie. Diagnostiquée précocement, son traitement est beaucoup plus simple. De plus, le dentiste devrait être consulté sans tarder lorsqu’une dent devient douloureuse.
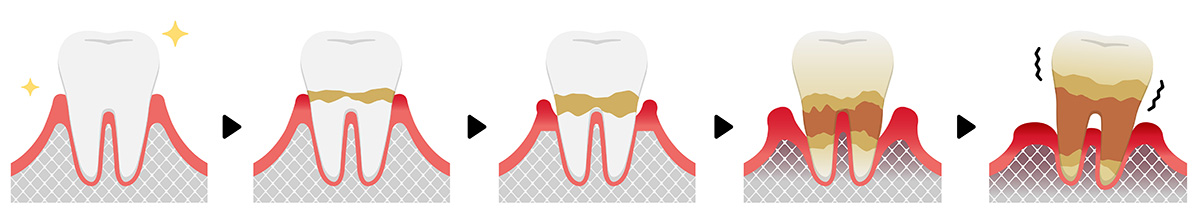
Gingivite vs parodontite
Qu’est-ce qu’une gingivite?
La gingivite est une infection bénigne des gencives, causée par l’accumulation de bactéries. C’est la mauvaise hygiène buccale qui favorise leur multiplication. Un dépôt blanchâtre appelé plaque dentaire se colle alors à la surface des dents et finit par s’infiltrer sous la gencive, provoquant son inflammation.
La gingivite est une condition très fréquente.
- Environ 70% des adultes souffriront de gingivite au cours de leur vie;
- 64% des femmes enceintes présentent une gingivite;
- 50% des personnes diabétiques présentent une maladie parodontale.
Comment reconnaître la gingivite?
Puisqu’elle n’est habituellement pas douloureuse et que ses symptômes débutent subtilement, la maladie gingivale passe parfois inaperçue.
Avec le temps, certains signes révèlent cependant sa présence :
- Saignements des gencives lors du brossage, du passage de la soie dentaire ou en mangeant (en croquant dans une pomme par exemple);
- Gencives gonflées et rouges;
- Gencives sensibles;
- Mauvaise haleine.
Comment la soigner?
L’inflammation de la gencive est réversible. Il est recommandé de procéder à un bon détartrage fait par l’hygiéniste dentaire afin de retirer complètement la plaque dentaire. Ensuite, une hygiène buccale minutieuse comprenant deux bons brossages par jour et le passage de la soie dentaire avant le coucher peut arriver à stopper la progression et éliminer l’inflammation.
Une complication possible : la parodontite
Si rien n’est fait pour soigner la gingivite, celle-ci s’aggravera et deviendra dans 30% des cas, une parodontite. Cette infection, beaucoup plus sérieuse, atteint le parodonte, c’est-à-dire l’ensemble des tissus qui soutiennent les dents (gencive, cément, os alvéolaire et ligament parodontal).
Ainsi touchés par les bactéries logées sous la gencive, les tissus ne peuvent plus jouer leur rôle de support ce qui entraîne de graves conséquences sur la santé buccodentaire.
Aux symptômes associés à la gingivite s’ajoutent alors des signes plus sévères de la maladie tels que :
- Sensibilité dentaire;
- Régression des gencives;
- Dents mobiles;
- Formation d’abcès;
- Dans les cas sévères, perte des dents.
Traitement de parodontie
Une intervention rapide en parodontie permet de cesser la progression de la maladie et de restaurer les structures de soutien des dents.
Les parodontistes établissent un plan de traitements adaptés à la gravité de la situation.
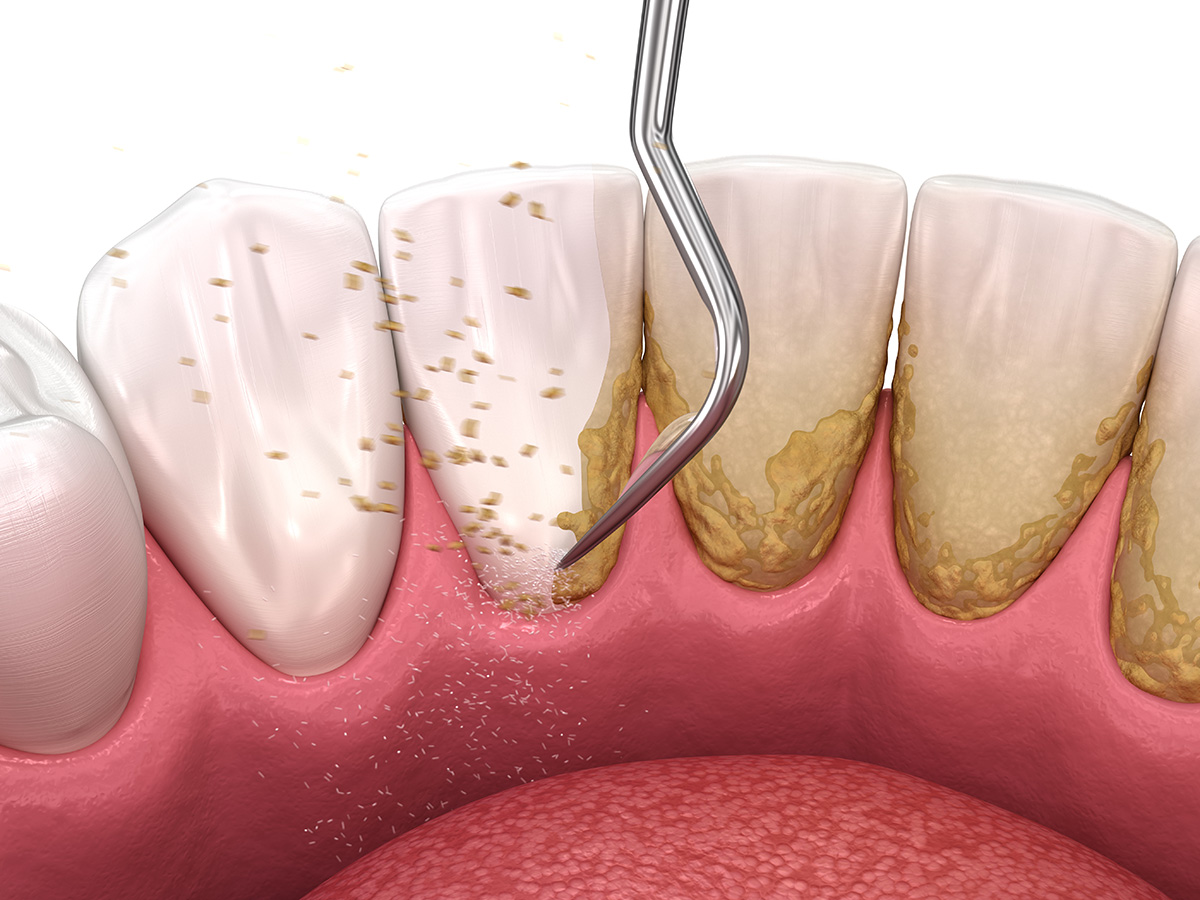
- Nettoyage en profondeur des poches parodontales afin d’enlever les bactéries qui collent aux dents et à leur racine;
- Traitement chirurgical pour les cas plus sévères;
- Administration d’antibiotiques afin de contrôler la quantité de bactéries nuisibles en présence;
- Dans certains cas, traitement de gingivoplastie pour remodeler la gencive, la rendre plus naturelle et uniforme autour des dents.
Prévention
Pour éviter que la gingivite ne s’installe, il faut quotidiennement retirer la plaque dentaire sur les dents. Le but est de contrôler et maintenir au minimum la charge bactérienne qui se trouve naturellement dans la bouche et qui attaque insidieusement l’émail des dents.
Une bonne hygiène bucco-dentaire est la clé du succès.
- Brossage des dents deux (2) fois par jour;
- Utilisation de la soie dentaire;
- Rince-bouche;
- Choix de la brosse à dent (tête petite et soies souples);
- Dentifrice au fluorure.
Ces bonnes pratiques d’hygiène sont primordiales dans le maintien de la santé des gencives. Cependant, les nettoyages professionnels réguliers de l’hygiéniste dentaire sont essentiels et complèteront les mesures préventives.
Sachez que seul votre dentiste peut diagnostiquer les maladies parodontales. Les examens dentaires réguliers vous assureront une santé gingivale optimale.

Traitement de la parodontite
Qu’est-ce que la parodontie?
La parodontie est une spécialité de la médecine dentaire qui s’intéresse à la santé du parodonte. Elle évalue et soigne le parodonte, qui est l’ensemble des tissus qui soutiennent la dent.
Le parodonte comprend :
La gencive
C’est le tissu mou qui entoure les dents et qui recouvre l’os de la mâchoire. Son rôle est de soutenir les dents et de les maintenir bien en place.
L’os alvéolaire
C’est la partie de l’os de la mâchoire qui reçoit la racine dentaire.
Le cément
Il protège et recouvre entièrement la racine dentaire à l’intérieur de l’os alvéolaire.
Le ligament parodontal
Il est situé entre le cément et l’os alvéolaire. Ce tissu entoure complètement la racine dentaire.
Les nerfs et les vaisseaux sanguins
Ils sont situés au centre de la racine dentaire, mais également tout autour de la dent dans les différents tissus du parodonte.
Que sont les maladies parodontales?
Les maladies parodontales affectent les constituants du parodonte. Les plus connues sont la gingivite et la parodontite.
Ce sont les infections bactériennes et parasitaires qui sont responsables du développement de ces maladies. Une mauvaise hygiène buccale provoque l’accumulation de bactéries sur les dents. En s’agglutinant entre elles, celles-ci forment un film collant transparent appelé plaque dentaire. La plaque se loge principalement dans les coins difficiles à nettoyer, entre les dents et le long de la zone parodontale. Lorsqu’elle n’est pas retirée quotidiennement, la plaque se calcifie et devient une croûte dure appelée tartre. Ce milieu acide attaque l’émail des dents, causant la carie mais également l’inflammation de la gencive appelée gingivite. Si cette dernière n’est pas traitée, elle s’aggrave et devient parodontite.
Quels sont les facteurs de risques?
- Une mauvaise hygiène bucco-dentaire;
- Le diabète;
- Le tabagisme;
- La grossesse et la ménopause (changements hormonaux);
- Un système immunitaire affaibli (VIH/Sida, leucémie, etc.).
Mieux comprendre la gingivite
La gingivite est le premier stade de la maladie parodontale. C’est une inflammation mineure de la gencive très fréquente : 70% de la population aura une gingivite au cours de sa vie et 64% des femmes enceintes.
La gingivite est directement liée à une mauvaise hygiène buccale, puisque c’est la multiplication des bactéries le long des gencives qui en est la cause.
Symptômes
Comme la gingivite n’est pas nécessairement douloureuses, plusieurs personnes ignorent qu’elles en sont atteintes jusqu’à ce qu’elles commencent à observer les signes suivants :
- Saignements lors du brossage ou du passage de la soie dentaire;
- Rougeurs et enflure des gencives;
- Sensibilité thermique;
- Mauvaise haleine persistante.
Traitement
- Détartrage professionnel fait par l’hygiéniste dentaire;
- Brossage des dents 2x par jour;
- Passage de la soie dentaire tous les jours au coucher;
- Dentifrice au fluorure.
Le traitement de la gingivite commence par un nettoyage professionnel, en profondeur, effectué par une hygiéniste dentaire. Grâce à ses instruments, elle peut retirer le tartre accumulé le long de la ligne gingivale.
Les bonnes pratiques d’hygiène bucco-dentaires doivent ensuite être adoptées à la maison. Lorsque le tartre a été enlevé et que l’hygiène est bonne, la gencive peut retrouver la santé. Les symptômes observés (rougeurs, saignements…) disparaissent progressivement.
Mieux comprendre la parodontite
La parodontite représente le stade le plus avancé de la maladie parodontale. Elle est le résultat d’une gingivite non-traitée. Les bactéries, qui s’étaient infiltrées sous la gencive, se logent maintenant dans les poches parodontales. Graduellement, elles attaquent le parodonte qui soutient les dents. La gencive s’amincit, se rétracte et lorsque le ligament parodontal et l’os alvéolaire sont affectés, la dentition devient instable.
Les dégâts causés sont irréversibles et la perte des dents est possible si aucun traitement de parodontie n’est effectué.
Symptômes
- Sensibilité dentaire;
- Récession gingivale;
- Formation d’abcès;
- Mobilité dentaire;
- Perte des dents.
Traitement
Comme les conséquences sont graves pour la dentition, un diagnostic de parodontite est habituellement suivi d’une prise en charge rapide par le dentiste. Un plan de traitement adapté à la gravité de la situation est établi.
- Détartrage;
- Nettoyage en profondeur des poches parodontales afin d’éliminer les bactéries;
- Surfaçage radiculaire afin de retirer les bactéries qui seraient collées aux racines dentaires;
- Prise d’antibiotiques si nécessaire;
- Remodelage de la gencive si nécessaire (gingivoplastie);
- Greffe osseuse si nécessaire.
Les maladies parodontales s’installent sournoisement, mais peuvent avoir des conséquences néfastes si elles ne sont pas diagnostiquées et traitées à temps. Pour les éviter, une hygiène bucco-dentaire minutieuse et des visites régulières chez votre dentiste sont essentielles.
Lisez l'article sur les maladies parodontales et la santé générale
Greffe de gencives
Qu’est-ce qu’une greffe de gencives?
La greffe de gencives est une procédure chirurgicale effectuée par le parodontiste. Elle sert à rétablir une quantité suffisante de gencive autour des dents et de leurs racines. Elle peut ainsi stopper la progression d’une récession gingivale et prévenir l’apparition d’un nouveau déchaussement. C’est une solution efficace qui corrige bien plus qu’un problème esthétique.
Mieux comprendre la récession gingivale
La récession gingivale est un problème très répandu qui est caractérisé par une diminution de la hauteur de la gencive. Cette dernière s’amincit et se retire graduellement, si bien qu’elle n’est alors plus en quantité suffisante autour des dents. Son retrait laisse apparaître la racine dentaire.
Cette situation provoque une sensibilité dentaire désagréable au contact des aliments chauds, froids, sucrés ou acides. Les racines dentaires exposées sont également plus vulnérables à la carie. Dans les cas sévères, la gencive n’arrive plus à stabiliser la dentition. Les dents deviennent mobiles au point de pouvoir tomber.
La récession gingivale compromet également l’esthétique du sourire car en se dénudant, les dents paraissent anormalement longues. Il est important d’agir rapidement pour la stopper, car il est plus facile de corriger une récession légère.
Les symptômes :
- Sensibilité dentaire (thermique et de contact);
- Racines dentaires visibles;
- Caries sur les racines;
- Mobilité dentaire;
- Perte des dents.
Les facteurs de risques
Certaines personnes qui présentent les facteurs suivants sont plus à risque de développer une récession des gencives.
- Gencives naturellement très fines à certains endroits;
- Malpositions dentaires;
- Brossage excessif et vigoureux, dont la technique est inadéquate;
- Grincement et serrement involontairement les dents (bruxisme);
- Restaurations dentaires inadéquates;
- Traitement orthodontique;
- Maladie gingivale, parodontite.
La récession gingivale est un phénomène irréversible. Lorsqu’il faut absolument rétablir une quantité suffisante de gencive et arrêter la progression du déchaussement, le dentiste procède à une greffe de gencives.
Il existe principalement trois (3) types de greffes
Greffe autogène traditionnelle
Sous anesthésie, la zone qui doit être greffée est tout d’abord préparée pour recevoir les nouveaux tissus. Un greffon, constitué d’une mince couche de tissus conjonctif, est ensuite prélevé dans le palais du patient. Il est ensuite délicatement placé sur la zone de rétraction de la gencive et est suturé.
Afin de favoriser sa guérison, un pansement est appliqué sur le site du prélèvement. Le palais peut ainsi débuter sa régénération. La cicatrisation du palais prend entre 15 jours et 3 semaines, mais il faut compter au moins 6 mois pour obtenir la guérison définitive.
Le greffon, constitué de tissus kératinisés résistants, offre maintenant une meilleure stabilité à la région affectée et la protège contre la progression de la récession gingivale.
Comme ce greffon provient du patient, l’intégration et la guérison sont rapides et sans rejet. Le taux de succès est excellent. Toutefois, la zone de prélèvement au palais demeure sensible pour un certain temps et la longueur du greffon prélevé est limitée.
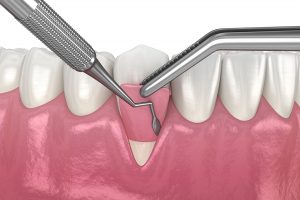 Greffe allogène | AlloDerm®
Greffe allogène | AlloDerm®
L’allogreffe est une alternative intéressante à la technique de greffe traditionnelle, car aucun prélèvement n’est effectué dans le palais du patient. Le greffon provient plutôt de tissu AlloDerm® traité, en provenance de donneurs humains. Ce tissu a été transformé afin de créer une matrice tissulaire régénératrice faite à partir du collagène. Ce type de greffe stimule un processus d’auto-régénération des tissus du patient.
La procédure est la même que pour la méthode traditionnelle. Le greffon est suturé sur la zone de déchaussement afin de rétablir une quantité suffisante de gencive autour des dents. Une fois la guérison complétée, la sensibilité dentaire est éliminée et la gencive retrouve une bonne stabilité. Puisque le palais du patient demeure intouché, la procédure de type allogreffe est moins douloureuse.
Les avantages
- Aucun prélèvement de tissus dans le palais, éliminant les risques de complications potentielles et de douleurs;
- Résultats esthétiques;
- Excellent taux de réussite.
Greffe Pinhole®
Technique chirurgicale Pinhole® — Un traitement révolutionnaire pour la récession gingivale
La technique chirurgicale Pinhole® est une option peu invasive pour traiter la récession gingivale. Contrairement aux techniques de greffe traditionnelles, la TCP est sans incision ni suture. Tous les outils et techniques utilisés pour effectuer la technique chirurgicale Pinhole® ont été créés par le Dr John Chao, qui a formé nos dentistes.
La différence entre la technique chirurgicale Chao Pinhole® (TCP) et une greffe de gencive traditionnelle
Les traitements traditionnels de la récession gingivale impliquent l'utilisation de greffes de tissu donneur ou de tissus mous afin de reconstruire la gencive. Ce tissu mou serait suturé en place et se joindrait au tissu gingival existant au fur et à mesure de sa guérison. Bien que ce traitement de greffe traditionnel soit efficace, des résultats comparables avec une meilleure expérience du patient peuvent être obtenus grâce à la technique chirurgicale Chao Pinhole®.
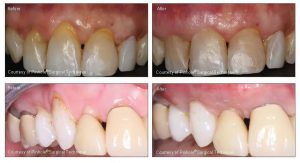 La procédure
La procédure
Au cours de la technique chirurgicale Pinhole®, une aiguille est utilisée pour faire un petit trou dans le tissu gingival existant du patient. Grâce à ce trou petit comme un d'épingle, des instruments spécialisés sont utilisés pour détacher doucement le tissu gingival. Ces outils aident à élargir et à faire glisser la gencive pour couvrir la structure racinaire exposée.
Il n'y a pas de greffes, pas de sutures et pas d'incisions nécessaires avec la technique chirurgicale Pinhole®. Il s'agit simplement de l'ajustement du tissu existant.
Les avantages
Les avantages de la technique chirurgicale Pinhole® sont nombreux :
- Moins d'inconfort pour le patient après le traitement
- Récupération plus rapide pour le patient que la greffe traditionnelle
- Pas besoin de sutures inconfortables
- Pas besoin de scalpels ou d'outils chirurgicaux invasifs
- Pas besoin de prélever du tissu donneur dans le palais du patient
- Excellents résultats d'apparence naturelle et durables
Prévention
Les maladies gingivales, qui sont souvent à l’origine du déchaussement dentaire, s’installent sournoisement car elles sont indolores lors des premiers stades. Elles peuvent toutefois avoir des conséquences néfastes si elles ne sont pas diagnostiquées et traitées à temps. L’apprentissage d’une bonne technique de brossage, tout en douceur, permet de protéger et garder les gencives en santé. Les visites régulières chez le dentiste et les nettoyages professionnels par l’hygiéniste sont aussi essentiels.
Si les gencives semblent minces par endroits, que certaines dents paraissent plus longues ou qu’une sensibilité dentaire persiste, n’hésitez pas à consulter votre dentiste.
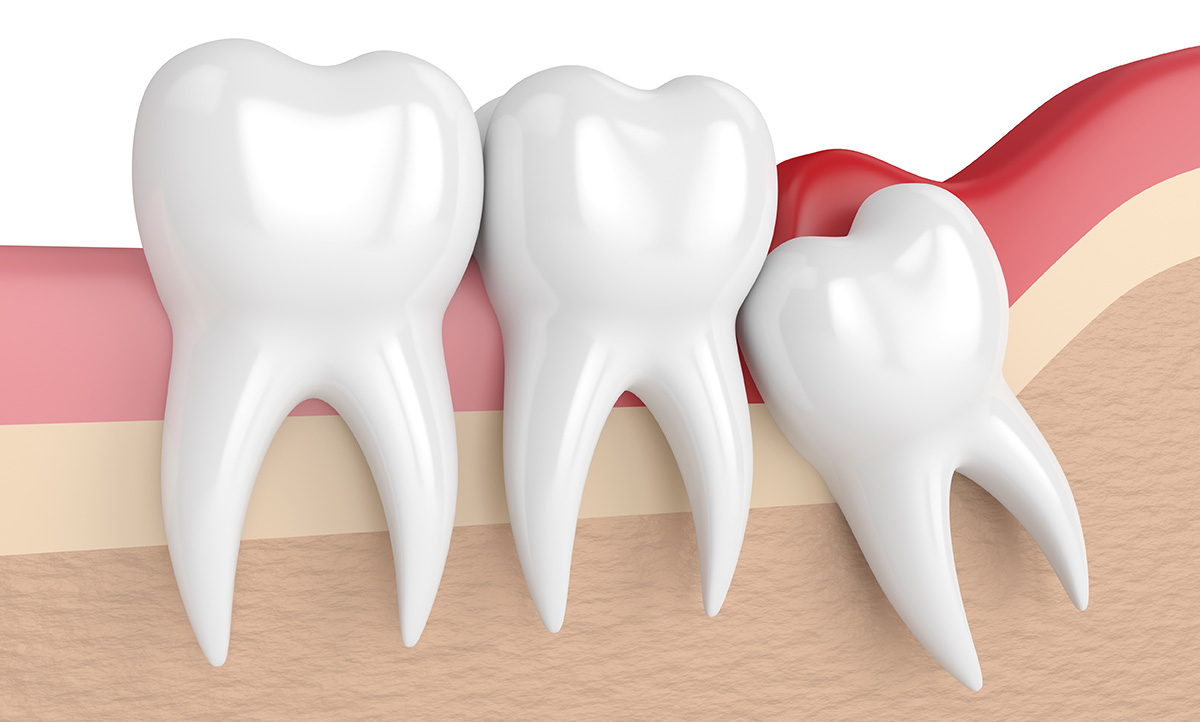
Extraction des dents de sagesse
Les mystérieuses dents de sagesse !
C’est seulement vers l’âge de 18 à 21 ans que la dentition permanente se complète avec l’éruption des dents de sagesse. Ces 3e molaires situées tout au fond des arcades dentaires ont une croissance lente et souvent problématique.
C’est surtout le manque d’espace sur l’arcade qui empêche les dents de pousser et se positionner correctement. Ce manque de place est une dysharmonie entre la taille des dents et l’espace disponible sur les arcades.
Quelques hypothèses tentent d’expliquer l’origine de cette problématique
Avec le temps, la taille de la mâchoire des hommes aurait diminuée plus rapidement que la taille des dents. Ceci expliquerait que pour bien des personnes, il manque d’espace sur l’arcade pour qu’elles puissent toutes s’y placer.
L’évolution de notre alimentation vers une nourriture plus molle fait en sorte que nos dents ne s’usent plus autant qu’à l’époque. Cette usure provoquait possiblement une réduction significative de la grosseur des dents, laissant graduellement plus de place sur les arcades dentaires…
Il se peut également que notre meilleure alimentation combinée à une bonne hygiène buccale fait en sorte que nous ne perdons plus autant de dents que nos lointains ancêtres. Nos dents restent en place beaucoup plus longtemps et occupent toute l’espace disponible.
Des dents au comportement imprévisible…
Il est difficile de prévoir de quelle façon et à quel moment les dents de sagesse feront leur éruption. Il arrive qu’elles poussent dans la mauvaise direction, qu’elles poussent à moitié (semi-incluses), ou qu’elles ne poussent pas du tout (incluses).
1 | La poussée se fait dans la mauvaise direction
En empruntant une mauvaise trajectoire, la dent de sagesse met de la pression sur la molaire voisine et provoque un désalignement ou un chevauchement sur l’arcade dentaire.
Si, par contre, la dent de sagesse qui est toujours sous la gencive entre en contact avec la racine de la dent adjacente, elle peut provoquer une résorption. Avec le temps, cette racine dentaire disparaît peu à peu ce qui affaiblit la dent et peut même la faire éventuellement tomber.
2 | L’Éruption de la dent est partielle
Il arrive que la dent de sagesse ne perce la gencive que partiellement. Une partie de la dent reste donc cachée sous la gencive. Cette situation provoque souvent de l’infection car les bactéries tendent à s’infiltrer à l’intérieur des tissus. Des douleurs, de la fièvre et des complications telles que des abcès ou des kystes peuvent alors survenir. Il faut traiter sans attendre et souvent procéder à l’extraction.
3 | La dent reste incluse dans la gencive
Il arrive fréquemment que la dent de sagesse ne pousse tout simplement pas. Elle est plus ou moins formée, mais reste à l’intérieur de la gencive. Neuf personnes sur dix auront au moins une dent de sagesse qui restera incluse dans la gencive. Cette situation peut créer certains problèmes, mais il se peut également que tout se passe bien.
4 | Absence de la dent (Agénésie)
L’absence complète de l’une ou de plusieurs dents de sagesse est aussi une situation fréquente. C’est cette dent qui présente le plus d’agénésie. Ceci ne cause habituellement pas de problème sauf quand la dent qui est placée vis-à-vis sur l’autre arcade est présente. En n’ayant pas de dent sur laquelle s’appuyer lors de l’occlusion, celle-ci devient instable et doit parfois être enlevée.
Les problèmes de santé buccale causés par les dents de sagesse
- Caries
- Douleurs
- Abcès et kystes
- Infections de la gencive à l’endroit où la dent est partiellement sortie
- Détérioration des dents adjacentes
- Chevauchement des dents sur l’arcade
L’extraction des dents de sagesse
Il est parfois préférable de retirer les dents de sagesse afin d’éviter toutes ces complications. Une surveillance régulière de l’évolution de la poussée des dents de sagesse permet au dentiste de s’assurer qu’elles suivent une bonne trajectoire et que l’espace disponible est suffisant. Les radiographies révèlent ce qui se passe sous la gencive et aident le dentiste à déterminer s’il faut les retirer avant qu’elles ne causent des problèmes.
Leur extraction est plus complexe que pour toute autre dent. Étant positionnées tout au fond de l’arcade dentaire et étant souvent complètement incluses dans la gencive, il s’agit d’un acte chirurgical délicat. Un examen complet de la situation buccale et une évaluation de la santé globale sont nécessaires avant de prendre la décision de procéder à l’extraction.
La chirurgie peut s’effectuer sous anesthésie locale, mais il est parfois recommandé de procéder à l’anesthésie générale du patient.
Protecteur buccal
Vous pratiquez un sport d’équipe ou une activité sportive avec un risque d’impact élevé?? Protégez un de vos meilleurs atouts, votre sourire?! Investissez dans un protecteur buccal de qualité afin de limiter les blessures à votre bouche et à votre dentition.
Le protecteur buccal est un appareil composé de matériau flexible qui sert à protéger la dentition et les structures orales pendant une activité sportive. Plusieurs types de protecteurs sont disponibles sur le marché, mais tous n’offrent pas la même protection.

L’importance de protéger vos dents !
La prévention des traumatismes aux dents et à la bouche est aussi essentielle qu’une hygiène dentaire irréprochable. Ça permet de maintenir une bonne santé buccodentaire au même titre que les examens et nettoyages de routine.
Dans les faits, le protecteur buccal protège bien plus que les dents. Il préserve également les mâchoires, l’articulation temporo-mandibulaire, la langue ainsi que les tissus mous de la bouche. L’utilisation d’un appareil de protection buccal ne prévient pas à 100 % les blessures, mais peut contribuer à en réduire les risques et la gravité.
Sachant qu’une vaste proportion des traumatismes buccaux se produit chez les jeunes ne portant pas de protection à la bouche, Santé Canada1 en encourage l’utilisation. Cette protection est obligatoire lors de la pratique du football, de la boxe, du hockey ou du rugby. Mais il est aussi fortement conseillé de le porter pour pratiquer le basket-ball, le soccer ou encore le ski, le patin à roues alignées ou le vélo de montagne.
Quelques statistiques intéressantes
- Entre 13 et 39 % des blessures aux dents sont causées pendant la pratique d’une activité sportive
- Selon l’Ordre des dentistes du Québec, environ 200 000 accidents graves pourraient être évités chaque année grâce au protecteur buccal
- Il y aurait environ 400 000 victimes de commotions cérébrales par année chez les jeunes aux États-Unis
- Trois (3) millions de dents sont perdues chaque année aux États-Unis à la suite d’un incident pendant la pratique d’un sport, selon le National Youth Safety Foundation
- L’American Association of Orthodontists indique que plus de 67 % des parents ne feraient pas porter de protecteurs buccaux à leurs enfants pendant une activité sportive comportant un risque élevé d’impact
Ce qu’il faut savoir sur les types de protecteurs buccaux
Le protecteur buccal fabriqué en série
Ce type d’appareil est peu couteux et est offert dans les pharmacies et les magasins de sport. Attention?! Cet appareil n’est pas adapté à votre dentition et n’assure pratiquement aucune protection. Le taux de blessure avec ce protecteur est le même que lorsque vous n’en portez pas. De plus, il ne permet pas de respirer et de parler confortablement.
Le protecteur mis en forme à la maison
Ce protecteur s’adapte mieux aux dents que celui fabriqué en série, mais ne fournit pas une protection maximale. Ce type d’appareil doit être ramolli dans l’eau bouillante dans le but de le mouler aux dents. Il est toutefois très instable à cause des variations dans l’épaisseur du matériau.
Le protecteur fait sur mesures
Cet appareil est à privilégier lors de la pratique d’une activité sportive. Même s’il est plus couteux, il propose un ajustement supérieur aux autres protecteurs buccaux. Il est fabriqué sur mesure par votre dentiste à partir d’empreinte de vos dents. Il est beaucoup plus confortable et stable que les autres options en plus d’offrir la possibilité d’augmenter la protection à certains endroits en fonction du sport pratiqué.
Vous pouvez le personnaliser avec la couleur de votre choix ou encore ajouter un logo. Il peut également s’adapter à des appareils orthodontiques fixes et permet de respirer et de parler plus librement qu’avec les options précédentes.
À savoir
Le protecteur buccal sur mesure est très facile d’entretien. Il suffit de le rincer à l’eau froide ou avec du rince-bouche avant et après chaque utilisation et de le faire sécher à l’air libre. Il faut également éviter d’exposer votre appareil à de hautes températures pour éviter qu’il se déforme. Enfin, apportez-le chez votre dentiste lors de vos examens de routine pour qu’il en vérifie l’usure.
N’attendez plus et faites fabriquer votre protecteur buccal personnel par votre dentiste. Mais surtout, consultez sans délai si vous subissez un traumatisme à la bouche. Une intervention rapide peut éviter des conséquences majeures. Il en va de votre santé dentaire, et surtout, de votre sourire?!
Protège-dent pour les sport — lien vers le site du Gouvernement du Canada
Sédation au protoxyde d’azote
Malgré tous les progrès réalisés en médecine dentaire en ce qui a trait à l’analgésie et aux techniques utilisées en dentisterie, il reste que la peur du dentiste demeure un phénomène courant. Pour certains patients plus anxieux, recevoir un traitement est une source de stress et d’appréhension. Dans certains cas, cette peur peut même empêcher le patient d’aller voir son dentiste ou de bénéficier de certains soins dont il aurait besoin. C’est donc une situation problématique qui ne doit pas être prise à la légère.
Il existe maintenant depuis 2001 une méthode alternative de sédation consciente, administrée par inhalation, qui permet de relaxer le patient tout en le gardant éveillé. Elle permet avantageusement d’éviter certaines méthodes de sédation classiques et surtout l’anesthésie générale, à qui l’on attribue plusieurs contre-indications et effets secondaires.
Qu’est-ce que le protoxyde d’azote?
La sédation au protoxyde d’azote a été conçue pour promouvoir le bien-être du patient et éliminer la peur des soins dentaires. C’est un gaz relaxant qui rend la personne détendue et calme, mais qui ne l’endort pas. Il agit en diminuant l’anxiété et les réactions aux stimuli douloureux. Il diminue même la notion du temps, si bien que le patient a l’impression que la procédure a été plus courte que dans les faits réels.

Les avantages
- Simplicité de l’administration du produit: le patient n’a qu’à respirer dans un masque nasal, aucune injection n’est requise.
- Le patient est parfaitement conscient durant toute la procédure ce qui fait qu’il peut collaborer, répondre aux questions et informer le dentiste sur ce qu’il ressent.
- Le réflexe respiratoire est parfaitement maintenu durant toute la sédation ce qui rend son utilisation très sécuritaire.
- L’effet est rapide, il agit en 3 à 5 minutes.
- Quand la procédure est terminée, on donne au patient de l’oxygène ce qui neutralise immédiatement l’effet de la sédation. L’élimination totale du produit se fait par les voies pulmonaires en 5 minutes et il ne reste aucune trace dans le corps.
- Le patient peut retourner immédiatement à ses occupations physiques ou intellectuelles, sans restriction.
- On peut l’utiliser chez les enfants dès l’âge de 6 ans.
Les bénéfices
La sédation au protoxyde d’azote apporte un plus grand confort au patient, mais facilite aussi le travail du dentiste et de son équipe. Il accroît la sécurité du patient lors de procédures délicates et augmente le taux de succès.
C’est une solution intéressante et même incontournable pour tous ceux qui ont cette peur du dentiste. Lorsque l’anxiété est contrôlée, les gens ont tendance à consulter le dentiste plus régulièrement et plus rapidement en cas de problème. Conséquemment, les soins reçus sont moins invasifs et l’expérience est positive. Ceci assure une meilleure santé buccale à long terme.
N’hésitez pas et contactez-nous si vous désirez en savoir plus sur cette méthode de sédation.
Apnée du sommeil et ronflement
Un sommeil de qualité est indispensable à une vie en santé. Il nous permet de récupérer physiquement, mais bénéficie aussi au cerveau qui profite de la nuit pour consolider ses acquis.
Or, il arrive que le repos soit perturbé par un trouble appelé apnée obstructive du sommeil (AOS). Cette condition implique une suspension répétitive et involontaire de la respiration. À chaque arrêt, le gaz carbonique ne peut être expulsé, alors que l’air et l’oxygène ne peuvent se rendre aux poumons. Pour « forcer » la respiration, le cerveau envoie un signal d’alarme, ce qui entraîne un réveil ou un microréveil. Un apnéique chronique peut cesser de ventiler jusqu’à 10 fois par heure !
À la Clinique dentaire Dre Susan Biner, nous pouvons fabriquer des appareils dentaires d’avancement mandibulaire pour contrôler l’apnée du sommeil (et/ou le ronflement).
Qui fait de l’apnée du sommeil ?
Selon l’Association pulmonaire du Québec, plus d’un adulte sur quatre souffrirait d’apnée du sommeil. Mais ce sont autant les hommes, les femmes que les enfants qui sont touchés. Une enquête publiée en 2009 indiquait que seulement 3 % de la population âgée de plus de 18 ans avait reçu un diagnostic. Cependant, 26 % des adultes non diagnostiqués présentaient des symptômes et des facteurs de risques liés à la maladie. Ainsi, en cas de doute, l’idéal est de consulter un médecin. Ce dernier sera en mesure d’assurer le suivi nécessaire de proposer un traitement adapté afin de minimiser les risques pour la santé.
Certaines conditions peuvent prédisposer à ce trouble :
- Causes congénitales (amygdales volumineuses, malocclusion, arcades étroites)
- Hérédité (plusieurs cas dans la famille)
- Prise de certains médicaments
- Tabagisme
- Consommation d’alcool avant le coucher
- Surpoids
Les signes et symptômes à observer
Les symptômes nocturnes les plus souvent relevés sont les suivants :
- Ronflements
- Sommeil agité
- Transpiration
- Microréveils
- Envie fréquente d’uriner
- Insomnie
À court terme, la personne apnéique pourra ressentir les effets d’une nuit incommodée au réveil et parfois tout au long de la journée :
- Maux de tête
- Fatigue et somnolence excessive
- Perte de concentration
- Trou de mémoire
- Irritabilité
- Baisse de libido ou impuissance sexuelle
En raison de l’inhibition cognitive qu’elle provoque, l’apnée du sommeil peut avoir un impact négatif sur le rendement au travail ou à l’école. La perte de vigilance met également plus à risque d’être victime d’un accident de travail ou de la route.
À long terme, ce trouble du sommeil prédispose à diverses maladies graves : hypertension, AVC, problèmes cardiaques, diabète, cancer, obésité, accouchement prématuré, l’épilepsie, perte de libido, la dépression, l’anxiété et même la mort subite.
À long terme, ce trouble du sommeil prédispose à diverses maladies graves : hypertension, AVC, problèmes cardiaques et même la dépression. Mais l’inverse est aussi vrai alors que ces conditions médicales et d’autres, comme le diabète, la paralysie, l’hypotyroïdie, le cancer ou un taux de cholestérol élevé peuvent à leur tour entraîner l’apnée.
Des solutions pour enrayer l’apnée du sommeil
Plusieurs solutions existent pour améliorer son sort. La première consiste à adopter une saine hygiène du sommeil, notamment en limitant la consommation de tabac, d’alcool et de sédatifs avant le coucher.
Dans la mesure où l’obésité est un facteur de risque, il est préférable d’envisager une perte de poids.
Enfin, après une évaluation complète de votre risque d’apnée et un test de sommeil, un pneumologue saura vous indiquer si un appareil d’avancement mandibulaire ou le CPAP (appareil à pression positive continu) sera approprié à votre condition.
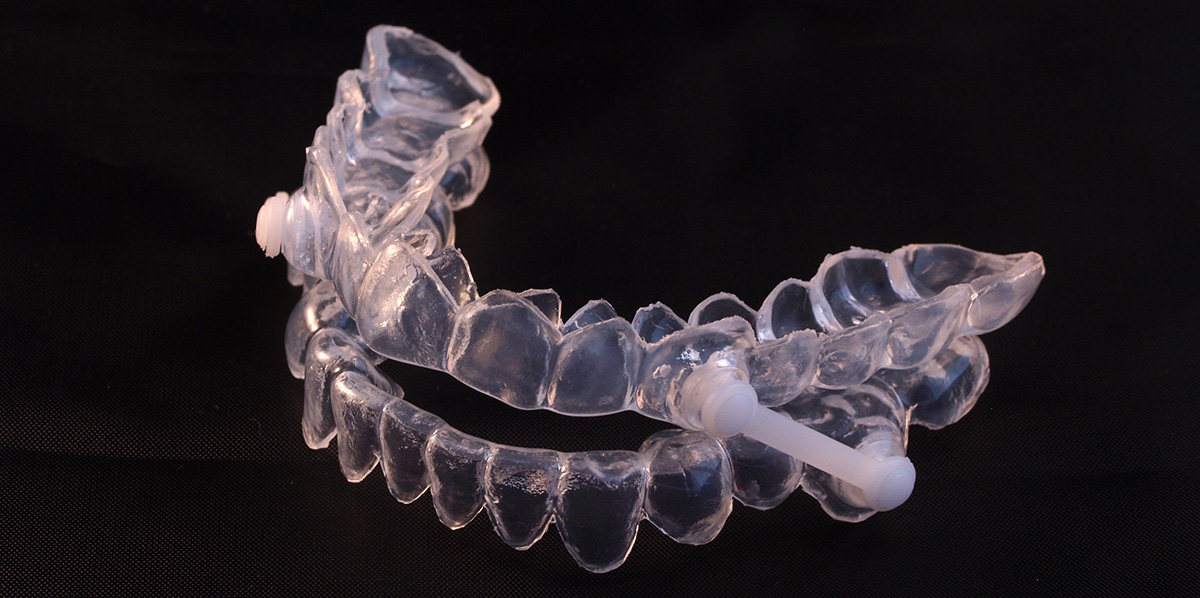
Si votre apnée est sévère alors le traitement de choix est le CPAP. Si votre apnée est légère à modérée ou si vous ne pouvez pas porter le CPAP, on va vous recommander un appareil d’avancement mandibulaire, conçu par le dentiste. Il existe également des chirurgies pour corriger des problèmes anatomiques (grosses amygdales, luettes, adénoïdes, etc.).
Il est très important d’avoir un diagnostic par un médecin spécialiste du sommeil (souvent un pneumologue).
La Clinique dentaire Dre Susan Biner se fera un plaisir de coordonner pour vous toutes les étapes nécessaires afin d’obtenir un examen approfondi, un test de sommeil ainsi que le diagnostic du pneumologue. Cela lui permettra d’identifier si vous vous souffrez de ce syndrome et si vous êtes un candidat pour l’orthèse d’avancement mandibulaire ou le CPAP.
Surtout, ne négligez pas un doute. Si vous ronflez, que vous êtes irritable et distrait ou que vous n’êtes jamais reposé, dites-le à votre médecin. Les études le démontrent, l’apnée du sommeil:
- Affecte les gens de tous âges
- Réduit l’espérance de vie
- Favorise le développement de conditions médicales sérieuses
Un test facile permet de faire la lumière et peut-être qu’une simple orthèse d’avancée mandibulaire pourrait changer le cours des choses.
Si je ronfle, je fais de l’apnée ?
FAUX. Un ronfleur n’est pas systématiquement apnéique. Le ronflement est causé par l’air qui fait vibrer les tissus mous de la gorge (voile du palais, amygdales, luette).
Il peut toutefois être symptomatique d’un trouble plus sérieux, comme l’AOS. En cas d’inquiétude, n’hésitez pas à venir nous consulter.
Consultez l'information complète en cliquant ici.

Troubles de la mâchoire et plaque occlusale
Qu’est-ce que l’ATM?
L’Articulation Temporo-Mandibulaire ou «ATM» relie la mâchoire inférieure «mandibule» à l’os «temporal» du crâne. En plaçant les doigts de chaque côtés du visage, à l’avant des oreilles, on peut ressentir l’articulation se déplacer à l’ouverture de la bouche. Elle permet un grand nombre de mouvements : Déplacements avant et arrière, ouverture et fermeture, mouvements de côtés. C’est un carrefour sensible, où passent plusieurs structures importantes (nerfs, muscles, vaisseaux sanguins, ligaments et tendons). L’ATM est sans contredit l’une des articulations les plus complexes du corps humain.
Qu’est-ce qu’un désordre de la mâchoire?
Lorsque toutes les composantes de l’ATM fonctionnent en harmonie, il est possible de mastiquer, parler et bâiller sans problèmes. Cependant, lorsque les deux articulations ne sont pas coordonnées ou que le disque articulaire protecteur est déplacé ou endommagé, l’articulation ne peut fonctionner correctement. On parle alors d’un désordre ou d’un trouble temporo-mandibulaire.
Les désordres affectent la fonction masticatoire. Ils peuvent être d’origines musculaires, articulaires ou arthritiques (inflammatoire). Environ 50 % de la population générale souffre d’un trouble de l’ATM, mais seulement 1 personne sur 10 consulte à ce sujet.

Quels sont les symptômes?
Les différents désordres de la mâchoire sont souvent accompagnés de raideurs de douleurs ou de blocages. Voici les principaux symptômes :
- Douleurs à l’avant de l’oreille;
- Douleurs et inconforts qui irradient dans le visage, la mâchoire, le cou ou les épaules;
- Difficultés à ouvrir la bouche;
- Incapacité à fermer les dents ensemble, blocage;
- Maux de tête et migraines;
- Difficultés à mastiquer ou parler;
- Changements soudains dans l’occlusion;
- Présence de bruits, craquements ou frottements dans l’articulation.
Ces symptômes peuvent complètement disparaître avec le temps, mais deviennent souvent chroniques ce qui occasionne une douleur persistante.
Quelles sont les causes?
Les causes des désordres de la mâchoire sont d’origines diverses. Il s’agit d’une équation complexe influencée par plusieurs facteurs, dont les principaux sont les suivants :
Traumatisme
Un accident de la route ou un coup à la tête subit dans la pratique de certains sports peuvent occasionner une fracture de la mâchoire ou endommager le disque articulaire.
Bruxisme
Le bruxisme survient principalement la nuit. C’est une contraction inconsciente des mâchoires qui provoque un grincement ou un serrement excessif. La pression exercée sur les dents est plusieurs fois plus grande que lors de la mastication et peut provoquer de l’usure, des fractures dentaires, ou rendre certaines dents mobiles.
Stress psychologique
Le stress et l’anxiété peuvent avoir des effets différents sur chaque personne. Ils peuvent provoquer l’augmentation des tensions dans le dos, les épaules et la mâchoire. Les serrements de dents répétés occasionnent de la raideur et de la fatigue dans les muscles masticatoires. On peut inclure l’habitude de mâcher de la gomme compulsivement ou de se ronger les ongles.
Malocclusion | mauvais contact entre les dents
Une malocclusion survient lorsque les dents du haut et du bas ne s’appuient pas correctement les unes sur les autres en position de fermeture ou lors de la mastication. Elle peut être causée par :
- Un chevauchement dentaire;
- Un recouvrement excessif ou insuffisant;
- Un décalage des mâchoires;
- Des dents manquantes ou surnuméraires;
- Une disharmonie entre les deux mâchoires;
- Un accident.
D’autres facteurs peuvent également causer un désordre de l’ATM :
- L’arthrite;
- Une mauvaise posture;
- Le manque de sommeil;
- L’apnée du sommeil (ronflement).
Quels sont les traitements possibles?
Si les troubles temporo-mandibulaires sont temporaires, ils se résorbent habituellement en moins de 6 mois, sans intervention. L’important est de laisser la mâchoire se reposer et de diminuer l’inflammation. Il est recommandé de :
- Prendre des analgésiques légers;
- Éviter les aliments durs et toute mastication intense (gomme);
- Éviter l’ouverture maximale de la bouche.
Dans des situations où le mal ne disparait pas, nous devons faire un examen plus approfondit pour trouver le remède.
Lorsque l’origine du problème est la malocclusion, un traitement orthodontique peut être prescrit. L’utilisation d’une plaque occlusale (équilibrée et fait sur mesure par votre dentiste) durant le sommeil permet de diminuer les frictions et d’obtenir un meilleur positionnement des mâchoires. Des traitements chez un chiropraticien ou un physiothérapeute peuvent être prescrites. Et dans d’autres cas, une chirurgie mineure pourrait résoudre les problèmes de douleur chronique.
Éliminer les troubles temporo-mandibulaires commence par une analyse minutieuse multifactorielle de la situation du patient par le dentiste. Un plan d’intervention adapté aux besoins peut ensuite être élaboré. L’objectif est de retrouver une fonction bucco-dentaire optimale et d’améliorer la qualité de vie.
Infos
supplémentaires
Des outils pour simplifier la vie
Section des patients
Afin de mieux vous servir, nous avons rassemblé dans cette section une foule de renseignements, de documents utiles et de textes informatifs. Vous pourrez également y prendre un rendez-vous directement en ligne.
Prenez le temps de la consulter, mais sachez que nous sommes toujours disponibles et heureux de répondre à toutes vos questions!
Le début de bonnes habitudes
Coin des petits
Nous avons mis à votre disposition de l'information supplémentaire concernant la santé et l'hygiène bucco-dentaire de vos enfants. Vous y trouverez quelques trucs pour débuter le processus d'hygiène sur de bonnes bases et leurs enseigner de bonnes habitudes.
Prenez le temps de la consulter, mais sachez que nous sommes toujours disponibles et heureux de répondre à toutes vos questions!
Pour votre bien-être
Conseils postopératoires
Afin de vous sentir mieux préparer à la suite d'une chirurgie dentaire, nous avons mis de la documentation à titre de guide et de conseils postopératoires. Nous vous suggérons fortement de vous y référer pour éviter toutes complications ou situations fâcheuses.
Prenez le temps de la lire, mais sachez que nous sommes toujours disponibles et heureux de répondre à toutes vos questions!
Questions et/ou commentaires ?
N'hésitez pas à nous contacter
Il nous fera toujours plaisir de répondre à toutes vos questions et de vous fournir plus d'information sur nos produits et services. Nous apprécions également lire vos commentaires et avis alors écrivez-nous.